 Հոմանիշ՝ ընդմիջվող ճահճային տենդ:
Հոմանիշ՝ ընդմիջվող ճահճային տենդ:
Մալարիան պրոտոզոային անթրոպոնոզ հիվանդություն է, որը բնութագրվում է տենդի նոպաներով, անեմիայով, լյարդի և փայծաղի մեծացմամբ։ Հիվանդության հարուցիչը մալարիայի պլազմոդիումներն են, որոնք փոխանցվում են Anopheles ցեղի էգ մոծակներով։ Հիվանդության օջախներ դիտվում են գերազանցապես տաք և շոգ կլիմայով երկրներում։
Պատմական տվյալներ
Մալարիան մարդու ամենահին հիվանդություններից է, որն արտացոլվել է տարբեր ժողովրդների հիշատակարաններում։ 1696թ. Ժնևի բժիշկ Մորտոնը առանձնացրել է հիվանդությունը որպես առանձին միավոր և հիմնավորել է հինայի ծառի կեղևի օգտագործումը մալարիայի բուժման նպատակով։ Վերջինիս բուժական հատկությունները հայտնի էին դեռևս Պերուի հնդկացիներին և նկարագրվել էին 1640թ. Խուան դել Վետոյի կողմից։ 1717թ. Լանցիզին հիմնավորել է մալարիայի առաջացման և տեղայնքի ճահճուտության միջև կապը (իտալ. mala aria՝ նեխած օդ)։ 1960թ. նախկին ԽՍՀՄ-ում մալարիան փաստացիորեն վերացված է եղել։ Սակայն առավել ակտիվ տրոպիկական օջախներում հակամալարիային գործողությունները քիչ արդյունավետ եղան, որի արդյունքում մալարիայով հիվանդացությունն աշխարհում աճեց, հաճախացան մալարիայի բերովի դեպքերը ոչ էնդեմիկ շրջաններ, այդ թվում, Ռուսաստան, որտեղ սկսեցին գրանցվել նաև հիվանդության տեղային դեպքեր։ Աշխարհում մալարիաբանական իրավիճակի վատացումը դրդեց ԱՀԿ-ի կողմից մալարիայի դեմ պայքարի երկարաժամկետ ծրագրի մշակում։
Պատճառագիտություն
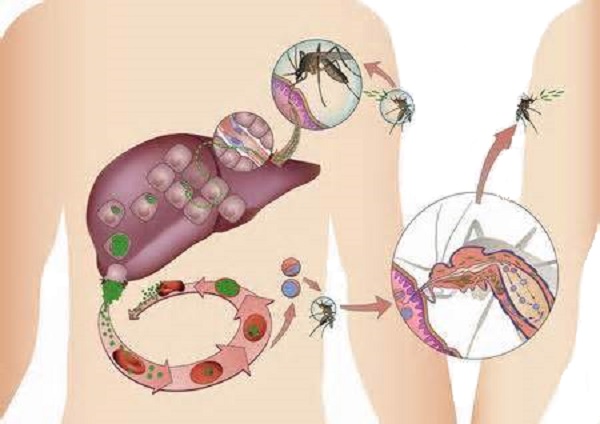
Մալարիայի հարուցիչները պատկանում են Protozoa տիպի Sporozoa դասի Plasmodidae ընտանիքի Plasmodium ցեղին։ Բնական պայմաններում մարդու մոտ մալարիա առաջացնում են նախակենդանիների 4 տեսակ՝ Р.vivax –vivax- (եռօրյա)մալարիայի հարուցիչ, Р.malariae –քառօրյա մալարիայի հարուցիչ, Р.ovale –ovale մալարիայի հարուցիչ, Р.falciparum –falciparum կամ տրոպիկական մալարիայի հարուցիչ։ Հազվադեպ դեպքերում հնարավոր է մարդու վարակում պլազմոդիումների զոոնոզ տեսակներով։ Լուսային մանրադիտակով ըստ Ռոմանովսկի-Գիմզայի ներկված արյան պրեպարատներում մալարիայի պլազմոդիումների մոտ առանձնացնում են թաղանթ, երկնագույն ցիտոպլազմա, կարմիր կորիզը, մարսողական վակուոլ և զարգացման որոշ փուլերում՝ գորշ- ոսկեգույն գունակ ( պիգմենտ), որը հանդիսանում է հեմոգլոբինի նյութափոխանակության արգասիք (մետաբոլիտ)։ Մալարիային մակաբույծների կենսական ցիկլը կատարվում է տիրափոխությամբ և ընդգրկում է 2 փուլ. Սեռական զարգացում կամ սպորոգոնիա, որն իրականանում է վերջնական տիրոջ՝ Anopheles ցեղի էգ մոծակի օրգանիզմում, և անսեռ բազմացում կամ շիզոգոնիա, որը տեղի է ունենում միջանկյալ տիրոջ՝ մարդու օրգանիզմում։ Սպորոգոնիայի ընթացքում արյունածծման հետևանքով մոծակի օրգանիզմ ներթափանցած պլազմոդիումների սեռական բջիջները՝ գամետները, ձևափոխվում են ինվազիոն ձևերի՝ սպորոզոիտների (մինչև 10–50 հազար մեկ զույգ գամետից)։ Վերջիններս կոնցենտրացվում են մոծակի թքագեղձերում, որտեղ կարող են պահպանվել մինչև 2-2,5 ամիս ։ Սպորոգոնիայի տևողությունը հակադարձ համեմատական է շրջակա միջավայրի ջերմաստիճանին. 15°С –ից նրա ցածր լինելու դեպքում սպորոզոիտներ չեն զարգանում։ Մարդու օրգանիզմում մալարիային մակաբույծն անցնում է շիզոգոնիայի 2 հաջորդական փուլ-հյուսվածքային (էկզոէրիթրոցիտար) և էրիթրոցիտային։
Հյուսվածքային շիզոգոնիան իրականանում է հեպատոցիտներում սպորոզոիտներից հյուսվածքային տրոֆոզոիտների, շիզոնտների և մերոզոիտների հաջորդական զարգացմամբ (1 սպորոզոիտից մի քանի հազար), վերջիններս ունակ են զարգանալու միայն էրիթրոցիտներում։ Այս փուլի նվազագույն տևողությունը Р. falciparum-ի համար 6 օր է, Р. vivax-ինը՝ 8 օր, Р.o vale-ինը՝ 9 օր, Р. malariae-ի՝ 15 օր։ Ըստ Կ.Շշյուտի (1946թ.), Ա. Յա. Լիսենկոյի(1959թ.) և ուրիշների՝ Р. vivax-ի և Р. ovale-ի սպորոզոիտները ֆենոտիպորեն անհամասեռ են. հեպատոցիտներում նրանք կարող են զարգանալ ինչպես անմիջապես ինօկուլյացիայից հետո («տախիսպորոզոիտներե), այնպես էլ երկարատև՝ մի քանի ամսից մինչև 1,5-2 տարի ինակտիվ վիճակից հետո («հիպնոզոիտներե)։ Կա կարծիք հեպատոցիտներում արագ և դանդաղ զարգացման ունակությամբ տեսակային հարուցիչների ինքնուրույնության վերաբերյալ։ Այսպիսով, vivax– և ovale մալարիայի դեպքում հնարավոր է ոչ միայն նախաէրիթրոցիտար, այլ նաև հետէրիթրոցիտար շիզոգոնիա, որն ապահովում է հիվանդության ուշ դրսևորումները։ Էրիթրոցիտար շիզոգոնիան ընթանում է որպես ցիկլիկ գործընթաց 48 ժամ տևողությամբ Р.vi¬vax, Р.ovale и Р.falciparum-ի դեպքում և 72 ժամ Р.malariae-ի դեպքում։ Էրիթրոցիտներում մերոզոիտները հաջորդաբար ձևափոխվում են տրոֆոզոիտների և շիզոնտների, վերջիններիս բաժանման արդյունքում առաջանում են 4-24 էրիթրոցիտար մերոզոիտներ, որոնք էլ ներդրվում են նոր էրիթրոցիտների մեջ, որտեղ էլ ցիկլը կրկնվում է։ Մերոզոիտների մի մասը էրիթրոցիտների ներսում վեր են ածվում արական և իգական սեռական բջիբների՝ միկրո- և մակրոգամետոցիտների (գամետոցիտոգոնիա), որոնք իրենց զարգացումն ավարտելու են մոծակի օրգանիզմում։ Р.falciparum-ի գամոնտները արյան մեջ ի հայտ են գալիս գոյացումից 1,5-2 շաբաթ անց և արյան հունում կարող են պահպանվել մի քանի շաբաթ։
Ի տարբերություն մյուս տեսակների՝ Р.falciparum-ի էրիթրոցիտար շիզոգոնիան տեղի է ունենում ներքին օրգանների մազանոթներում ախտահարված էրիթրոցիտների և էնդոթելիոցիտների ցիտոադհեզիայի ֆենոմենի շնորհիվ։ Դրա հետևանքով տրոպիկական մալարիայի չբարդացած ընթացքի դեպքում հիվանդների արյան մեջ հայտնաբերվում են մակաբույծի միայն սկզբնական (երիտասարդ, օղակաձև տրոֆոզոիտներ) և վերջնական (գամետոցիտներ) փուլերը, իսկ Р.falciparum-ի միջանկյալ փուլերը արյան մեջ հանդիպում են միայն հիվանդության չարորակ ընթացքի դեպքում։ Էրիթրոցիտար փուլում գտնվող պլազմոդիումներով պարէնտերալ վարակման դեպքում մարդու օրգանիզմում տեղի է ունենում միայն էրիթրոցիտար շիզոգոնիան։
Համաճարակաբանություն
Բնական պայմաններում մալարիան անթրոպոնոզ տրանսմիսիվ ինվազիա է՝ օջախային տարածվածությամբ։ Հիվանդության աղբյուր է վարակված մարդը, որի արյան մեջ կան պլազմոդիումների գամետոցիտներ, ինչպես նաև առաջնային և ռեցիդիվող մալարիայով հիվանդ մարդը և մակաբուծակիրը (այդ թվում, գամետակիրը)։ Վարակման հիմնական մեխանիզմը տրանսմիսիվն է Anopheles ցեղի վարակված էգ մոծակի խայթոցի միջոցով, որի օրգանիզմում ավարտվել է սպորոգոնիան (այսպես կոչված, սպորոզոիտային ինվազիա)։ Հնարավոր է նաև պարէնտերալ վարակում՝ մակաբուծակիր դոնորից արյան փոխներարկման, ոչ պատշաճ ախտահանված գործիքներով բուժա-կանխարգելիչ միջամտություններ իրականացնելիս, ինչպես նաև ծննդաբերության և, հազվադեպ, տրոպիկական մալարիայի դեպքում՝պլացենտայի միջոցով (այսպես կոչված, շիզոնտային ինվազիա, այդ թվում՝ բնածին մալարիա)։ Մալարիայի տրանսմիսիվ փոխանցումն իրականացվում է Anopheles ցեղի ավելի քան 80 տեսակ մոծակներով, որոնցից առավել ակտիվ փոխանցողը Ռուսաստանում А. maculipennis, А. Pulcherrimus-ն են։ Մալարիայի նկատմամբ ընկալունակությունը բարձր է, հատկապես վաղ մանկական հասակի երեխաների մոտ, որոնք էնդեմիկ շրջաններում կազմում են հիվանդների հիմնական կոնտինգենտը։
Դրա հետ մեկտեղ դիտվում է մալարիայի նկատմամբ բնական ռեզիստենտություն, օրինակ՝ մարդու անընկալունակությունը պլազմոդիումների մի շարք զոոնոզային տեսակների նկատմամբ, Duffy (Fya, Fyb )-բացասական մարդկանց գենետիկորեն պայմանավորված անընկալունակությունը Р.vivax-ի նկատմամբ (Արևմտյան Աֆրիկայի բնիկներ), S-հեմոգլոբին կրողների և գլյուկոզա-6-ֆոսֆատդեհիդրոգենազայի անբավարարությամբ անձանց անընկալունակությունը Р.falciparum-ի նկատմամբ։ Մալարիային բնորոշ է սեզոնայնությունը, որը բացատրվում է մի շարք գործոններով, որոնք ազդում են սպորոգոնիայի տևողության և փոխանցողների ակտիվության վրա։ Բարեխառն կլիմայական գոտիներում մալարիայի փոխանցման սեզոնը կազմում է ամառային 1,5-3 ամիսը, սուբտրոպիկական գոտիներում այն աճում է մինչև 5-8 ամիս, տրոպիկական գոտիներում հնարավոր է մալարիայի շուրջամյա փոխանցում։
Ախտածագում և ախտաբանական անատոմիա
Մալարիան ցիկլիկ ինվազիվ պրոցես է՝ ռեցիդիվող ընթացքի հակմամբ։ Մալարիային ինվազիայի զարգացումը բաժանվում է մի քանի շրջանների՝ պայմանավորված մալարիայի հարուցչի տարբեր տեսակների նկատմամբ մակրոօրգանիզմի պատասխան ռեակցիաների փուլային բնույթով։ Մակաբույծի ներդրումը մարդու օրգանիզմ առաջացնում է առաջնային մալարիա, որը, կախված է վարակման ուղուց, ընթանում է սպորոզոիտային կամ շիզոնտային ինվազիայի ձևով։ Սպորոզոիտներով վարակման դեպքում հյուսվածքային շիզոգոնիայի փուլում էական պաթոլոգիկ փոփոխություններ չեն զարգանում։ Ինվազիայի այս փուլը համապատասխանում է հիվանդության ինկուբացիոն շրջանին։ Եթե պլազմոդիումը գտնվում է էրիթրոցիտար փուլում, ապա ինկուբացիոն շրջանը կրճատվում է մակաբույծի զարգացման էկզոէրիթրոցիտար փուլի բացակայության պատճառով։
Էրիթրոցիտար շիզոգոնիայի ընթացքում պլազմոդիումների բազմացման արդյունքում մակաբուծեմիան հասնում է, այսպես կոչված, պիրոգեն մակարդակի (կախված ինվազիայի տեսակից 1 մկլ արյան մեջ այն կարող է լինել ոչ իմուն մարդկանց մոտ մի քանի տասնյակից մակաբույծից մինչև մի քանի հարյուրի մասնակի իմունիտետ ունեցող անձանց մոտ), ինչը պայմանավորում է տենդի և առաջնային մալարիային բնորոշ այլ ախտանշանների առաջացումը։ Իմուն ռեակցիաների զարգացման արդյունքում (օպսոնինների ագլյուտինների սինթեզ, բջջային իմունիտետի ռեակցիաներ) պարազիտեմիայի մակարդակը նվազում է, ինչն արտահայտվում է մալարիայի նոպաների աստիճանական մարմամբ և խաթարված ֆունկցիաների վերականգնմամբ։ Սակայն սկզբնական իմուն ռեակցիաների ոչ կատարելագործվածության պատճառով պարազիտեմիան հետագա 1-2 ամսվա ընթացքում նորից հասնում է բարձր մակարդակի, ինչը հանգեցնում է վաղ կամ էրիթրոցիտար ռեցիդիվների զարգացման։ Հիվանդության հետագա զարգացումը կախված է հարուցչի տեսակից։
Տրոպիկական մալարիայի դեպքում վաղ ռեցիդիվների փուլի ավարտից հետո պարազիտեմիան դադարում է և սկսվում է ռեկոնվալեսցենցիայի փուլը, ընդ որում, ռեկոնվալեսցենտների արյան մեջ մի քանի շաբաթ կարող են պահպանվել Р.falciparum-ի գամետոցիտներ։ Քառօրյա մալարիայի դեպքում հնարավոր է պարազիտեմիայի պահպանում սուբպիրոգեն մակարդակի վրա, այսինքն՝ հայտնաբերման շեմից ցածր, երկար տարիների ընթացքում, ինչն ապահովում է վարակումից երկար ժամանակ անց ռեցիդիվների առաջացումը։ Vivax և ovale մալարայի դեպքում վաղ ռեցիդիվների փուլի ավարտից հետո կարող է սկսվել լատենտ փուլը 2-8 ամիս և ավել տևողությամբ (մակաբույծներն արյան մեջ բացակայում են) , որին հաջորդում է «հիպնոզոիտներիե պարաէրիթրոցիտար շիզոգոնիան, նորից ի հայտ է գալիս պարազիտեմիան, որն ապահովում է ուշ (էկզոէրիթրոցիտար) ռեցիդիվների զարգացումը։ Այդպիսի ռեցիդիվների թիվը, որոնք կարող են լինել ինչպես կլինիկորեն մանիֆեստ, այնպես էլ սուբկլինիկական («պարազիտար ռեցիդիվե) ձևերով, կարող է զգալիորեն տատանվել և դրանց ավարտից հետո տեղի է ունենում հիվանդների ապաքինում։ Տրոպիկական մալարիայի դեպքում ինվազիոն պրոցեսի տևողությունը կազմում է մինչև 1-1,5 տարի, vivax մալարայինը՝ մինչև 2–4տարի, ovale մալարիայինը՝ մինչև 3–6 (հազվադետ մինչև 8) տարի, քառօրյա մալարիայինը՝ մի քանի տարուց մինչև տասնյակ տարիներ։ Մալարիայի ժամանակ զարգացող հիմնական ախտածագումնաբանական շեղումները պայմանավորված են էրիթրոցիտար շիզոգոնիայով։.
Էրիթրոցիտար շիզոգոնիայի ավարտն ուղեկցվում է էրիթրոցիտի քայքայմամբ և մալարիային պլազմոդիումների, նրանց նյութափոխանակության արգասիքների, մալարիային պիգմենտի, էրիթրոցիտար սպիտակուցների անցմամբ արյան հուն, որոնք առաջ են բերում ալերգիկ ռեակցիա, որն ուղեկցվում է ջերմակարգավորման կենտրոնի գրգռմամբ, բիոգեն ամինների (հիստամին, սերոտոնին, կատեխոլամինների և այլն), կալիկրեին-կինինային համակարգի ակտիվության մեծացման անոթների թափանցելիության բարձրացմամբ, արյան միկրոշրջանառության խանգարմամբ և էլէկտրոլիտային հաշվեկշռի խախտմամբ։ Տրոպիկական մալարիայի ծանր ձևերի ծագման մեջ կարևոր տեղ է տրվում պլազմոդիումների տոքսիկ նյութերին (օրինակ, Մեգրետի ցիտոտոքսիկ սուբստանցիա) և հյուսվածքային անաֆիլաքսիայի զարգացմանը։ Պլազմոդիումների շրջանառող լուծվող անտիգենների և նրանց նկատմամբ հակամարմինների առկայությունը նպաստում է կոպլեմենտ պարունակող իմուն կոմպլեքսների առաջացմանը, ինչը խորացնում է անոթային ախտահարումը։ Հարաճող անտիգենեմիան բարձրացնում է մոնոցիտ-մակրոֆագալ համակարգի ակտիվությունը, ինչն ուղեկցվում է ախտահարված էրիթրոցիտների, մալարիայի պլազմոդիումների և նրանց մետաբոլիտների ֆագոցիտոզի ուժեղացմամբ, լյարդի և փալծաղի, ոսկրածուծի և այլ օրգանների մոնոցիտ-մակրոֆագալ համակարգի հիպերպլազիայով, որի հետևանքով զարգանում է հեպատոսպլենոմեգալիա.
Ախտահարված էրիթրոցիտների քայքայման և ֆագոցիտոզի, նրանց վրա կոմպլեմենտ պարունակող հակածին-հակամարմին կոմպլեքսների ֆիքսումը, նվազեցնում է նրանց ռեզիստենտությունը, բերում փայծաղի հիպերֆունկցիայի, ընկճում արյունաստեղծումը ոսկրածուծում, ինչի հետևանքով զարգանում է հարաճող անեմիա, լեյկոպենիա և թրոմբոցիտոպենիա (պանցիտոպենիա)։ Հյուսվածքային շիզոգոնիայի և հետևաբար նաև էրիթրոցիտար շիզոգոնիայի սկզբնական փուլերի ոչ միաժամանակյա ավարտման հետևանքով հիվանդության առաջին օրերին ոչ իմուն անձանց մոտ տենդը լինում է անկանոն բնույթի։ Հետագայում իմուն պատասխանի ձևավորման հետևանքով արյան մեջ պահպանվում են միայն մակաբույծի միայն 1-2 սերունդ (գեներացիա), որոնք էլ և հիվանդության ընթացքին տալիս են ռիթմիկ բնույթ 48-72 ժամը մեկ պարոքսիզմների զարգացմամբ։ Մալարիայի դեպքում զարգանում է ոչ կայուն տիպոսպեցիֆիկ ոչ ստերիլ իմունիտետ, այդ պատճառով որոշ ժամանակ անց հնարավոր է նորից վարակում ինչպես հետերոլոգ, այնպես էլ հոմոլոգ տեսակով կամ տարբերակով։
Ինֆեկցիոն պրոցեսի զարգացումն ուղեկցվում է տարբեր օրգան-համակարգերի ֆունկցիաների խանգարմամբ, ինչն առավել լավ արտահայտված է տրոպիկական մալարիայի դեպքում։ Վերջինիս ժամանակ ուղեղում ի հայտ են գալիս ուղեղի այտուց, էքստրավազացիա, մազանոթների վնասում և անոթների շուրջ սպեցիֆիկ գրանուլների (Դյուրկի գրանուլներ) առաջացում։ Ոչ հազվադեպ ախտաբանաանատոմիական հետազոտություններն ի հայտ են բերում ծանր դիստրոֆիկ փոփոխություններ միոկարդում, ենթաէնդո- կամ ենթաեպիկարդիալ արյունազեղումներ։ Պարենքիմատոզ օրգաններն զգալիորեն մեծացած են, ունեն գորշավուն երանգ նրանցում մալարիային պիգմենտի (հեմատոմելանին) կուտակվելու նետևանքով։ Հաճախ ի հայտ են գալիս դեգեներատիվ փոփոխություններ երիկամներում, սուր տուբուլյար նեկրոզ, արյունազեղումներ պատիճ կամ միջուկային մաս։ Р.malariae-ի երկարատև պարազիտեմիայի դեպքում զարգանում է հարաճող նեֆրոզ երիկամային մազանոթների թաղանթներին իմունաակտիվ կոմպլեքսների նստելու պատճառով, որոնք պարունակում են Р.malariae-ի անտիգեններ, М և G-դասի հակամարմիններ: Մալարիայի պլազմոդիումներն ունեն զգալի իմունասուպրեսիվ ազդեցություն, որի հետևանքով զարգանում են ինտերկուրենտ հիվանդություններ, երկրորդային ինֆեկցիաներ։
Կլինիկական պատկեր
Մալարիայի հիմնական ախտանշաններն են բարձր, հաճախ նոպայական տենդը «դողիե, «տենդիե և «քրտնարտադրությանե փուլերով, ինչպես նաև անեմիան, հեպատոսպլենոմեգալիան։ Vivax– (կամ եռօրյա) մալարիան, ovale մալարիան, falciparum (կամ տրոպիկական) և քառօրյա մալարիան կարող են ընթանալ առաջնային դրսևորումների և էրիթրոցիտար ռեցիդիվների (ախտադարձերի), իսկ vivax– և ovale մալարիաները՝ նաև էկզոէրիթրոցիտար ռեցիդիվների ձևով։ Հիվանդությունն ընթանում է թեթև, միջին ծանրության և ծանր ձևերով։ Վերջինս տրոպիկական մալարիայի դեպքում ընթանում է բարդություններով, որոնք են մալարիային կոման, սուր երիկամային անբավարարությունը, հեմոգլոբինուրիան, մալարիային հեպատիտը և այլն։ Մասնակիորեն իմունիզացված անձանց մոտ ինվազիան կարող է ընթանալ մակաբուծակրության ձևով։ Երկու և ավել տեսակ պլազմոդիումներով վարակվելու դեպքում զարգանում է mixt-մալարիա։ Մալարիան կարող է համակցվել այլ ինֆեկցիոն պաթոլոգիաների հետ։ Ինկուբացիոն շրջանը vivax մալարիայի համար 10–14 օր է (կարճ ինկուբացիայով տարբերակներ) կամ 6–14ամիս (երկարատև ինկուբացիայով տարբերակներ), оvа1е մալարիայի համար՝ 7–20 օր,տրոպիկական մալարիայինը՝ 8–16 օր, քառօրյանինը՝ 25–42 օր։ Հիվանդության սկիզբը սովորաբար սուր է, մի շարք դեպքերում հնարավոր է ոչ երկարատև պրոդրոմալ շրջան, որը դրսևորվում է ընդհանուր թուլությամբ, դողի զգացմամբ, բերանի չորությամբ։ Մալարիային բնորոշ է նոպայական ընթացքը, ընդ որում հիվանդության առաջին օրերին (հատկապես ոչ իմուն անձանց մոտ) տենդը կարող է լինել անկանոն տիպի՝ սկզբնական («ինիցիալե) տենդ։
Մալարիային նոպան կազմված է հետևյալ փուլերից՝ «դողիե (1-3 ժամ), «տենդիե (6-8 ժամ) և «քրտնարտադրությանե։ Նոպայի ընդհանուր տևողությունը տատանվում է 1-2-ից մինչև 12-14 ժամ, իսկ տրոպիկական մալարիայի դեպքում՝ ավելի երկար։ Մալարիային պարոքսիզմի ժամանակ զարգանում են ընդհանուր ինտոքսիկացիայի երևույթներ. արագ բարձրանում է մարմնի ջերմաստիճանը մինչև 40-41°С, դիտվում է գխացավ, հնարավոր են միալգիաներ։ Տրոպիկական մալարիայի դեպքում կարող է դիտվել եղնջացան, բրոնխոսպազմ։ Նոպայի գագաթնակետին գլխացավն ուճեղանում է, առաջանում է գլխապտույտ, հաճախ՝ փսխում, հիվանդները կարող են հանգիստ լինել, ոչ հազվադեպ գանգատվում են գոտկային շրջանում ցավերից։ Տրոպիկական մալարիայի դեպքում հաճախ զարգանում են ցավեր էպիգաստրալ շրջանում, ջրիկ կղանք, սովորաբար առանց պաթոլոգիկ խառնուրդների։ Նոպան ավարտվում է արտահայտված քրտնարտադրությամբ, ինտոքսիկացիոն երևույթների նվազմամբ, թուլացած հիվանդները քնում են։ Մալարիայի պարոքսիզմի գագաթնակետին հիվանդին հետազոտելիս հայտնաբերվում են հետևյալ ախտանշանները՝ դեմքի հիպերեմիա, սկլերաների անոթների ինյեկցվածություն, իրանի մաշկը տաք է և չոր, վերջույթները՝ հաճախ սառը։ Անոթազարկը սովորաբար հաճախացած է հիպերթերմիային համապատասխան, զարկերակային ճնշումն իջած է, սրտի տոները՝ խլացած։ Լորձաթաղանթները չոր են, լեզուն՝ պատված խիտ սպիտակ փառով, ոչ հազվադեպ շրթունքներին և քթի թևերին առկա է լինում հերպետիկ ցանավորում։
Մեկ-երկու նոպայից հետո հիվանդներից շատերի մոտ դիտվում է սկլերաների և մաշկի սուբիկտերիկություն։ Առաջին շաբաթվա վերջում, երկրորդ շաբաթվա սկզբում հստակ դրսևորվում է հեպատոսպլենոմեգալիան։ Հիվանդության առաջին օրերին հեմոգրամմայում դիտվում է լեյկոպենիա նեյտրոֆիլային ձախ թեքմամբ, իսկ հետագա օրերին՝ էրիթրոցիտների քանակի, հեմոգլոբինի մակարդակի նվազում, ռետիկուլոցիտների քանակի աճ, լեյկոպենիա հարաբերական լիմֆոմոնոցիտոզով։ Ապիրեքտիկ շրջանում հիվանդների աշխատունակությունը կարող է լինել պահպանված, սակայն պարոքսիզմների հաճախացման դեպքում նույնիսկ ապիրեքսիայի ժամանակ հիվանդների մոտ ի հայտ է գալիս արտահայտված թուլություն, գլխացավ, տարածուն միալգիաներ և արթրալգիաներ, դեմքն ընդունում է հողագույն երանգ, ավելի ակնառու է դառնում դեղնուկը, հեպատոսպլենոմեգալիան, հիվանդների մարմնի զանգվածը նվազում է։ Առավել ծանր են տրոպիկական մալարիայի առաջնային ախտանշանները, որը ոչ իմուն անձանց մոտ կամ խանգարված իմունակենսաբանական ստատուսի պարագայում կարող է արդեն հիվանդության առաջին իսկ օրերից ձեռք բերել չարորակ ընթացք կոմայի, սուր երիկամային անբավարարության, հեմոռագիկ համախտանիշի և այլ բարդությունների զարգացմամբ։
Տրոպիկական մալարիայի կոմատոզ ձևը զագանում է ոչ հազվադեպ կարճատև նախանշաններից հետո, ինչպիսիք են արտահայտված գլխացավերը, գլխապտույտները, բազմակի փսխումը, հիվանդի անհանգիստ վիճակը։ Հաջորդ՝ նախակոմային կամ սոմնոլենցիայի շրջանը բնութագրվում է հիվանդի հոգեկան և ֆիզիկական թուլությամբ, նա դժվարությամբ է կոնտակտի մեջ մտնում, հարցերին պատասխանում է միօրինակ, արագ հոգնում է և անգամ ննջում խոսելիս։ Մի քանի ժամ անց զարգանում է սոպոր, որի ժամանակ հիվանդը կորցնում է գիտակցությունը, հնարավոր է պսիխոմոտոր գրգռվածություն, էպիլեպտիֆորմ ցնցումներ, մենինգեալ, հազվադեպ նաև՝ օջախային ախտանշաններ կարող են դիտվել ախտաբանական ռեֆլեքսներ, բբերի նեղացում և բբային ռեֆլեքսի մարում։ Խորը կոմայի շրջանը բնութագրվում է լրիվ առեֆլեքսիայով, խորը և պարբերական շնչառությամբ Չեյն-Ստոքսի տիպի, հարաճող հիպոթենզիայով և տարածուն ցիանոզով։ Ադեկվատ բուժման բացակայության պայմաններում հիվանդները մահանում են։ Սուր երիկամային անբավարարությունը զարգանում է երիկամներում միկրոցիրկուլյացիայի խանգարման և սուր տուբուլյար նեկրոզի հետևանքով, ոչ հազվադեպ համակցվում է կոմատոզ ձևի հետ և դրսևորվում է օլիգոանուրիայով, ազոտեմիայով, հիպերկալիումեմիայով և ացիդոզով։ Ադեկվատ բուժման արդյունքում երիկամային ֆունկցիան ամբողջությամբ կարող է վերականգնվել։
Հեմոգլոբինուրիային տենդը սովորաբար զարգանում է տրոպիկական մալարիայի դեպքում խինինով կամ սուլֆանիլամիդներով բուժման ֆոնի վրա և պայմանավորված է սուր տարածուն ներանոթային հեմոլիզով։ Հեմոգլոբինուրիան սկսվում է հանկարծակի և ուղեկցվում է դողով, սարսուռով, մարմնի ջերմաստիճանի արագ և առավելագույն բարձրացմամբ, գոտկասրբանային հատվածում ինտենսիվ ցավերով, կրկնվող փսխումներով լեղու պարունակությամբ, տարածուն միալգիաներով, դեղնուկով։ Դիուրեզը հարաճուն կերպով նվազում է, մեզը դառնում է մուգ շագանակագույն կամ սև գույնի, փորձանոթում թողնելիս այն բաժանվում է երկու շերտի՝ ստորին գորշաշագանակագույն դետրիտով և վերին թափանցիկ, մուգ բալագույն կամ մանուշակագույն։ Այս ամենին հաջորդում է երիկամային անբավարարությունը, ազոտեմիան , խիստ արտահայտված անեմիան, որոնք պայմանավորում են լետալ ելքը։ Ծանր ձևերի հետ մեկտեղ հանդիպում են հեմոգլոբինուրիային տենդի նաև թեթև և միջին ծանրության ձևեր։ Մեզում հայտնաբերվում է օքսիհեմոգլոբին, մեթհեմոգլոբին, հեմատին, հեմոգլոբինի ծեփուկներ, սպիտակուց, էրիթրոցիտներ, հիալինային և հատիկավոր գլանակներ։ Առավել հաճախ հեմոգլոբինուրիան հանդիպում է գլյուկոզա-6-ֆոսֆատդեհիդրոգենազայի գենետիկորեն պայմանավորված անբավարարություն ունեցող հիվանդների մոտ, որոնց էրիթրոցիտներն ունեն ցածր ռեզիստենտականություն։ Տրոպիկական մալարիայի հեմոռագիկ ձևն ուղեկցվում է ծանր ինֆեկցիոն-տոքսիկ շոկի ախտանշաններով, ներանոթային տարածուն մակարդմամբ մաշկ, ներքին օրգաններ և գլխուղեղի կամ մակերիկամների կենսական կարևոր կենտրոններ արյունազեղումների զարգացմամբ։
Հիվանդության անբարենպաստ ընթացքը հաճախ հանդիպում է այն անձանց մոտ, որոնց մոտ դիտվում է ապաքինումը դանդաղում է, առկա են բազմակի վիսցերալ դրսևորումներ ։ Մալարիան հղիների մոտ կարող է ուղեկցվել պտղի ներարգանդային վարակմամբ նրա հետագա անտենատալ մահով կամ հանգեցնել նրա վարակմանը ծննդաբերության ժամանակ։ Հիվանդության անբարենպաստ ընթացքի դեպքում բուժում չստացած հիվանդների մոտ մալարիայի առաջնային դրսևորումները ներառում են 10-12 պարոքսիզմ, որից հետո պարազիտեմիայի նվազմանը զուգահեռ մարմնի ջերմաստիճանը կարգավորվում է, սակայն առաջին երկու ամսվա ընթացքում կարող են զարգանալ էրիթրոցիտար ռեցիդիվներ։ Ռեցիդիվների կլինիկական պատկերը բնութագրվում է տենդի պարոքսիզմների ռիթմիկ հաջորդմամբ, ինտոքսիկացիայի ավելի թույլ արտահայտվածությամբ և արագ, հաճախ առաջին օրերից ի հայտ եկող հեպատոսպլենոմեգալիայով, որոնց կոնսիստենցիան պինդ է։ Համապատասխան բուժման բացակայության պարագայում կարող է զարգանալ փայծաղի պատռվածք։ Vivax– և ovale-մալարիաների ուշ ռեցիդիվները բարորակ են, սովորաբար տենդի հստակ ռիթմով, հեպատոսպլենոմեգալիայի և անեմիայի արագ զարգացմամբ, վերջինս կարող է լինել հարաճուն բնույթի։ Քառօրյա մալարիայի երկարատև ընթացքի դեպքում բուժում չստացած հիվանդների մոտ ոչ հազվադեպ զարգանում է նեֆրոտիկ սինդրոմ, որը պահանջում է իմունաճնշիչ բուժում։
Մալարիայի ճանաչումը հիմնվում է հետևյալ կլինիկական նշանների վրա՝ նոպայանման տենդ դողով և սարսուռով, հեպատոսպլենոմեգալիա և անեմիա, ինչպես նաև համաճարակաբանական անամնեզի դրական տվյալների վրա, այն է՝ մինչև հիվանդության սկիզբը 3 տարի առաջ էնդեմիկ զոնայում գտնվել, հեմոտրանսֆուզիաներ կամ այլ պարէնտերալ միջամտություններ տենդի զարգացումից առաջ 3 ամսվա ընթացքում։ Ախտորոշումը հաստատվում է արյան պրեպարատներով՝ արյան քսուք և հաստ կաթիլ։ Հետազոտման համար օգտագործվում է մազանոթային (մատից) կամ երակային արյունը։ Արյունը վերցվում է անկախ ջերմության մակարդակից։ Մեկ բացասական պատասխանը չի ժխտում մալարիան և պահանջում է 8-12 ժամ անց կրկնակի հետազոտություն։ Պլազմոդիումների հայտնաբերումն ավելի դյուրին է հաստ կաթիլում, որը թույլ է տալիս մանրադիտակի մեկ տեսադաշտում հետազոտել ավելի մեծ քանակությամբ արյուն։ Հարուցչի տեսակն ավելի դյուրին է տարբերակել արյան քսուքում։ Անհրաժեշտ է հաշվի առնել մակաբուծական հետազոտության արդյունքների քանակական և որակական բնութագրիչները. ինտենսիվ պարազիտեմիա (10 և ավելի պարազիտ մեկ տեսադաշտում արյան հաստ կաթիլում կամ 100 * 10^9 և ավել պլազմոդիումներ 1 լիտր արյան մեջ կամ 5 % և ավել էրիթրոցիտների ախտահարում) կամ Р.falciparum-ի զարգացման միջանկյալ փուլերի հայտնաբերում, ինչը, որպես կանոն, վկայում է տրոպիկական մալարիայի անբարենպաստ ընթացքի մասին հիվանդության կոմատոզ կամ չարորակ ձևի զարգացման վտանգով։

Տարբերակիչ ախտորոշում
Մալարիան պետք է տարբերակել այլ վարակային հիվանդություններից (գրիպ, սուր աղիքային ինֆեկցիա, լեպտոսպիրոզ, մենինգակոկային ինֆեկցիա, հեմոռագիկ տենդեր, վիրուսային հեպատիտներ, արբովիրուսային վարակ, ռիկետսիոզներ), ինչպես նաև սոմատիկ պաթոլոգիայից (միզուղիների, լեղուղիների բորբոքային հիվանդություններ, սեպսիս և այլն)։
Բուժում
Մալարիայով հիվանդները պետք է պարտադիր կերպով հոսպիտալիզացվեն ինֆեկցիոն ստացիոնարում, որտեղ կանցկացվի էթիոտրոպ, պաթոգենետիկ և սիմպտոմատիկ բուժում։ Կախված ազդեցության ուղղվածությունից՝ էթիոտրոպ դեղամիջոցները բաժանվում են 4 խմբի.
1) հեմատոշիզոտրոպ միջոցներ- խինգամին, խինին, պրոգուանիլ, պիրիմետամին, սուլֆանիլամիդներ, տետրացիկլինի ածանցյալներ,
2) հիստոշիզոտրոպ միջոցներ-պրիմաքին, խինոցիդ
3) գամոնտոցիդ միջոցներ-պիրիմետամին, պրիմաքին, խինոցիդ, պրոգուանիլ
4)սպորոնտոցիդ միջոցներ-պիրիմետամին, պրոգուանիլ։
Մալարիայի նոպայի, հետևաբար նաև, հիվանդության հիմնական դրսևորումների ընդհատումը իրականացվում է հեմատոշիզոտրոպ ազդեցությամբ պրեպարատներով, ամենից հաճախ խինգամինով (խլորոքին, դելագիլ, ռեզոխին և այլ անալոգներ). Առաջին օրը նշանակվում է ոչ իմուն անձանց 1,0 գ մեկ անգամ, ապա՝6-8 ժամ անց ևս 0,5 գ (ընդամենը 6 հաբ), հաջորդ օրերին 0,5 գ (2 հաբ) օրը մեկ անգամ։ Եռօրյա մալարիայի դեպքում բուժման կուրսը 3 օր է, տրոպիկական և քառօրյա մալարիայի դեպքում բուժման կուրսը կարող է երկարել մինչև 5 օր։ Vivax– և ovale-մալարիայով հիվանդների արմատական բուժումը (մակաբույծի էկզոէրիթրոցիտար փուլերի վերացում) հնարավոր է դառնում հիստոշիզոտրոպ պրեպարատների միջոցով։ Արգելակող բուժումից հետո հիվանդներին նշանակվում է պրիմախին 15մգ/օրը 14 օր կամ 30 մգ/ օրը 10 օր։ Р.vivax, Р.ovale, Р.malariae-ի սեռական ձևերը ոչնչանում են էրիթրոցիտար շիզոգոնիայի դադարեցումից քիչ անց։ Տրոպիկական մալարիայի դեպքում գամետոցիդ նպատակով արգելակող թերապիայից հետո կամ նրա ֆոնի վրա նշանակում են պիրիմետամին (խլորոխին, տինդուրին, դարապրիմ) 50 մգ մեկ անգամ կամ պրիմախինի հիմք 15 մգ օրը 3 օր տևողությամբ։
Խինգամինի նկատմամբ Р.falciparum-ի արտահայտված կայունության պատճառով, ինչը լայնորեն տարածված է Հարավ-Արևելյան Ասիայում, Կենտրոնական և Հարավային Ամերիկայում, նշված վայրերի չբարդացած տրոպիկական մալարիայով հիվանդներին նոպաների արգելակման նպատակով նշանակվում է մեֆլոխին («Լարիամե) ներքին ընդունման ձևով 15մգ/կգ 2 ընդունմամբ կամ արտեզունատ կամ մեֆլոխին և արտեխինին 3 օր։ Նշված դեղորայքի անտանելիության դեպքում կիրառվում է պերօրալ խինին հիդրոքլորիդ 0,5 գ 4 անգամ/օրը դոքսիցիկլինի հետ համակցված (0,2 գ օրեկան դեղաչափով) 7 օր տևողությամբ։ Տրոպիկական մալարիայի չարորակ ձևերի բուժման նպատակով հակամալարիային դեղամիջոցները ներմուծվում են ներերակային կաթիլային եղանակով 20 կաթիլ րոպեում արագությամբ։ Ընտրության պրեպարատ է համարվում խինին հիդրոքլորիդը 30 մգ/կգ/օրը դեղաչափով բաժանած 3 ընդունման (8 ժամը մեկ)։ Հիվանդի վիճակի լավացմանը զուգընթաց անցնում են պրեպարատի պերօրալ ընդունման։ Դելագիլի դոզավորումը նույնն է, ինչ խինինինը (պրեպարատի հիմքի հաշվարկով)։ Սուր երիկամային անբավարարության դեպքում խինինի կամ դելագիլի օրեկան դեղաչափը նվազեցվում է մինչև 10-15 մգ/կգ։ Էթիոտրոպ բուժմանը զուգընթաց անց է կացվում ինտենսիվ հակաշոկային ինֆուզիոն թերապիա կրիստալոիդների և կոլոիդների կիրառմամբ 10-15 մլ/կգ հաշվարկով, ինչպես նաև կիրառվում են գլյուկոկորտիկոիդներ 1-2 մգ/կգ դեղաչափով, հակահիստամինային և միզամուղ պրեպարատներ։ Երիկամային անբավարարության զարգացման դեպքում ցուցված է հեմոդիալիզ , արյան ուլտրաֆիլտրացիա կամ հեմոսորբցիա, արտահայտված անեմիայի դեպքում՝ հեմոտրանսֆուզիա։
Կանխարգելում
Մալարիայի կանխարգելիչ միջոցառումներն ուղղված են համաճարակաբանական պրոցեսի հիմնական օղակների վրա. Հիվանդների և պարազիտակիրների ակտիվ, ժամանակին հայտնաբերում և բուժում, Anopheles ցեղի մոծակների ոչնչացում նրանց ձվադրման վայրերում լարվիցիդ պրեպարատներով (ГХЦГ, մալատրոն, պրոպոկսուր, աբատ, ֆենիտրոտին և այլն) կամ իմագոցիդ միջոցներով ( պիրետրում, ֆենիտրոթիոն) կամ պայքարի կենսաբանական մեթոդներով (ջրամբարներիգամբուզացում, մոծակի նկատմամբ անտագոնիստ բակտերիաների, հելմինթների, միջատների կիրառում, տեղանքի бонификация (мелиорация), ինչպես նաև բնակչության անընկալունակության բարձրացում (քիմիոպրոֆիլակտիկա)։ Անհատական կանխարգելման նպատակով կիրառվում են հեմատոշիզոտրոպ միջացներ (խինգամին, ֆանսիդար, խինին և այլն), որոնք պետք է ընդունել էնդեմիկ զոնա մեկնելուց 3-5 օր առաջ, մալարիայի տարածաշրջանում գտնվելու ամբողջ ընթացքում (2-3 տարի) և էնդեմիկ զոնայից մեկնելուց 4-8 շաբաթ հետո։ Էնդեմիկ մալարիայի տիպից կախված պրեպարատներն օգտագործվում են շաբաթական 1-2 անգամ կամ ամեն օր։ Vivax մալարիայի օջախներում բնակվողներն ստանում են հիվանդության ռեցիդիվների նախասեզոնային քիմիպրոֆի;ակտիկա պրիմախինի հիմքով 15 մգ/օրը 14 օր տևողությամբ։
Քիմիոպրոֆիլակտիկայի հետ մեկտեղ նպատակահարմար է կանխարգելել գիշերային ժամերին մոծակների հարձակումը ցանցերի օգնությամբ, մաշկին կամ հագուստին ռեպելենտների կիրառմամբ (ДЭТА, դիմեթիլֆտալան և այլն), պաշտպանիչ հագուստի միջոցով։ Հեմոտրանսֆուզիոն մալարիայի կանխարգելման նպատակով անհրաժեշտ է արյան դոնորների մանրակրկիտ մակաբուծական և շճաբանական հետազոտում (անուղղակի հենագլյուտինացիայի ռեակցիա, իմունաֆերմենտային անալիզ և այլն)։ Ներկայումս էնդեմիկ շրջաններում իրականացվում է մալարիայի դեմ պայքարի ԱՀԿ-ի երկարաժամկետ ծրագիրը, ըստ որի շեշտը դրվում է քիմիոպրեպարատների լայն կիրառման վրա՝ համակցված հակամոծակային միջոցառումների հետ։ Մշակված են և փորձարկվում են վակցինացիայի մեթոդներ (շիզոնտային և սպորոզոիտային վակցինաներ) սպորոզոիտային, շիզոնտային և գամետոցիդ անտիգենների օգտագործմամբ։
Էլեկտրոնային նյութի սկզբնաղբյուրը ՝ Doctors.am
Նյութի էլէկտրոնային տարբերակի իրավունքը պատկանում է Doctors.am կայքին












